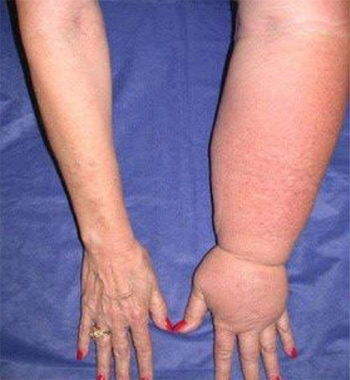
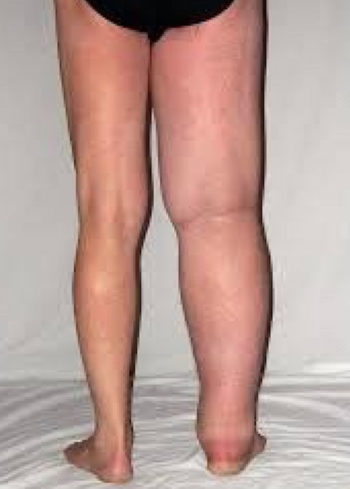
Le diagnostic précis est établi par un médecin en écoutant l’histoire du patient et l’analyse clinique. De façon générale, un lymphœdème n’est pas douloureux, il entraîne, quand il est important, des lourdeurs du membre, des douleurs articulaires et/ou rachidiennes. Lorsqu'il devient douloureux, il est impératif de consulter son médecin traitant.
Il modifie l’image corporelle et peut générer un handicap avec un retentissement sur la vie personnelle, familiale, sociale et professionnelle avec altération de la qualité de vie.
Il est important, dès le diagnostic posé, d’identifier les professionnels de santé spécialisés en lymphologie.
L’objectif étant dans un premier temps, de tout mettre en œuvre pour arrêter l’évolution et réduire la zone de stagnation de la lymphe.
Les stades d’évolution
Le lymphœdème peut évoluer plus ou moins rapidement. L’évolution naturelle se fait schématiquement en 3 stades :
Stade I : Accumulation de liquide riche en protéines (augmentation de volume par œdème) s’atténuant à la surélévation. Lorsqu’on appuie avec le doigt l’œdème est dépressible car non fibreux : c’est le signe du godet.
Stade II : L’élévation ne réduit plus le volume et l’œdème est toujours dépressible mais il y a des transformations de la peau et des tissus sous-cutanés qui deviennent durs et cartonnés, la fibrose s’installe ainsi qu’un engraissement.
Ceci se traduit par le signe de Stemmer qui est l’impossibilité de pincer la peau du dos du deuxième orteil. Lorsque ce signe est présent on est sûr d’être en présence d’un lymphœdème.
Stade III : Eléphantiasis avec disparition du caractère dépressible de l’œdème et présence de troubles trophiques : hyperkératose, verrues et vésicules lymphatiques.
Les complications
Sans traitement, le liquide lymphatique, riche en protéines, continue à s’accumuler dans les tissus, provoquant un gonflement du membre et sa fibrose. Ceci n’est pas une conséquence bénigne car le membre devient alors un endroit idéal pour développer des bactéries ou une lymphangite. Avec le temps, le lymphœdème empirera et diminuera la motricité du membre. Il peut aussi s’étendre à la peau. En réduisant l’oxygène dans le système de transport des protéines, il peut également fournir un milieu de culture bactérienne favorisant les infections, conduisant ainsi à des infections chroniques.
La plus fréquente est la poussée infectieuse : il s’agit d’un érysipèle dû à un germe : le Streptocoque β hémolytique, et qui doit être rapidement traité par des antibiotiques. En effet, les épisodes infectieux aggravent le lymphœdème. La porte d’entrée est souvent une mycose des plis cutanés ou des espaces interdigitaux, mais il peut s’agir d’une coupure ou d’une excoriation cutanée ou d’un choc psychologique. Le membre atteint ou le sein devient chaud et douloureux et augmente de volume. Ceci peut s’accompagner de signes généraux comme : frissons, tremblements, fièvre et altération de l’état général.
Ne jamais faire de bandage ou de drainage lors d’une poussée d’érysipèle.